- Традиционная методика
- Эндоскопическая методика
- Галерея работ "до" и "после"
- Устранение выворота нижних век
Старение лицевого скелета и антивозрастная коррекция.
Мамедов Э.В., Мантурова Н.Е., Васильева Ю.С.
Кафедра пластической хирургии, косметологии и клеточных технологий.
Известно, что старение - процесс постепенной атрофии тканей. Если рассматривать процесс старения в различных тканях, то не секрет, что эти изменения происходят как кожной, так мышечной и жировой тканях [8].
Слой соединительной ткани дермы состоит из гликозаминогликанов, эластичных волокон и коллагена. Эластичные волокна в коже человека служат для сохранения определенной формы коллагеновых связок. С возрастными изменениями эластичные волокна теряют свою прочность, что приводит к тому, что кожа теряет способность к сопротивлению при натяжении и развивается дряблость. Подобные возрастные изменения в кожной ткани начинают проявляться в возрасте около 30 лет [4]. Доказано, что толщина человеческой дермы истончается приблизительно на 6 % за каждые десять лет [6].
Большое количество работ доказывают старение жировой ткани. Owsley в 1993 году [23] опубликовал работу, где обосновал, что не только гравитация, но и мимика лица также имеет важное значение в старении тканей. Так, сокращение леваторов верхней губы оттягивает носо-губную складку латерально и жировая ткань щеки перемещается медиально, увеличивая носо-губную складку. К концу третьего десятилетия прилежащая кожа теряет свою эластичность, и жировые ткани щеки увеличивают носо-губные складки даже, когда лицо в покое. Owsley провел препаровки мягких тканей тканей средней зоны лица на трупах и пришел к выводу, что толщина жировой ткани в подглазничной области увеличивается ближе к носо-губной складке. Этот подкожный жир лежит над скуло-верхнечелюстной областью, треугольный по форме с основанием в носо-губной складке. Автор назвал его скуловым жировым комком и решил, что присутствие жирового комка генетически “запрограммировано”, чтобы обеспечить защиту тонкой стенке верхнечелюстной пазухи [23].
В 1997 году Owsley описал возрастное влияние скулового жирового комка к мягким тканям орбиты [24]. В юности, верхняя граница скулового жира лежит в проекции подглазничного края, поверхностнее орбитальной части orbicularis oculi [34]. С возрастом, этот верхний край жирового комка, лежащий над нижним орбитальным краем опускается в вертикальном направлении, образуя пустоту в виде полумесяца (V-образная борозда) в подглазничной области. Каудальная часть мышцы orbicularis oculi становится четко видимой между тонкой кожей нижнего века и более толстой кожей щеки.
Hamra [13] еще в 1992 году описал, что у несовершеннолетних, мышца orbicularis oculi начинается от медиального нижнеорбитального края и формирует тонизированный мышечный круг вокруг костной глазницы. С возрастными изменениями, мышца теряет контур, атрофируется и опускается. Птоз и концентрация на скуловом возвышении протекают по нижнелатеральному вектору. По мнению автора, все изменения при старении, включая "скуловые мешки", наблюдаются из-за этой избыточной нижней порции orbicularis oculi. В каждом случае старения, "скуловой полумесяц", который является нормальным проявлением старения, постоянно отдаляется от реснитчатого края века [13]. В 1998 автор подчеркнул, что данные изменения и скелетизация орбиты обычно происходят в начале четвертого десятилетия [15]. Если затрагивать тему скулового мешка, то невозможно не отметить работу Pessa и коллег, которые описали отдельную анатомическую структуру - скуловую перегородку как фасциальную мембрану, которая происходит из arcus marginalis по нижнему орбитальному краю [25]. Эта септа проходит через suborbicularis жир, нижнюю часть мышцы orbicularis oculi и подкожный жир и крепится в дерму по линии, которая описана как орбитомалярная борозда. Эта борозда простирается ниже области медиального кантуса, следует нижнелатерально в скуловую область, латеральнее к наружному кантусу и латеральному орбитальному краю. Латеральная граница скулового углубления соответствует нижней границе местоположения потенциального скулового мешка, которая расположена на 2,5 - 3 см каудальнее латерального кантуса.
В 2000 году Hester et al. [18] описали свой взгляд на возрастные изменения мягких тканей орбиты: глазная щель удлиняется вертикально, создавая округление с увеличением “склерального обнажения”. С прогрессированием кантальной слабости, латеральный угол часто опускается вниз и медиально. Также, происходит нарушение контура нижнего века из-за грыжи орбитального жира. Переход веко / щека опускается, инфраорбитальный край контурирует через тонкие ткани нижнего века, и вертикальная длина нижнего века увеличивается. Форма перехода веко/щека изменяется от нежной кривой до "V" контура с основой "V" значительно ниже инфраорбитального края (от 15 до 18 мм) [18].
Еще в 1997 году Camirand et al. [7] описали старение связочного аппарата глазницы. Связка Lockwood - утолщение капсулопальпебральной фасции, которая является передним продолжением влагалища нижней прямой мышцы и эта связка фиксирована к латеральному и медиальному кантусам. Данная структура в форме гамака и поддерживает глазное яблоко, даже если верхняя челюсть удалена хирургическим путем или если дно орбиты разрушено из-за травмы. Медиальный кантус более толстый и сильный, чем латеральный кантус и не растягивается легко. В отличие от медиального кантуса, который является неподвижным, латеральный кантус - динамическая и подвижная структура. Из-за веса щеки, скулового жирового комка, и динамического натяжения вниз вертикальных волокон орбитальной части orbicularis мышцы, латеральный кантус растягивается и опускается больше, чем медиальный кантус со старением. Автор предполагает, что возрастное или генетически низкое положение латерального кантуса относительно медиального с удлинением связки Lockwood опустит глазное яблоко в орбите. Поддерживающая связка Lockwood фиксирована к латеральному кантусу и опускается вместе с ней и глазным яблоком. Это уменьшает пространство между глазным яблоком и дном костной орбиты. Экстраконусальный жир проецируется вперед независимо от того насколько сильна орбитальная перегородка и, как последствие, мы получаем грыжеподобные комки жира нижнего века и энофтальмию [7].
Практически все авторы рассматривали старение мягких тканей лица и мало кто уделял внимание изменениям лицевого скелета, которые происходят с возрастом.
В 2002 году Hamra опубликовал отдаленные результаты своей композитной пластики лица и пришел к выводу, что результаты в области нижней зоны лица были более стабильны, чем в средней зоне лица [16]. Mendelson объяснил эти различия в результатах линии нижней челюсти и носо-губной складки. Эти две области несходны в функции и структуре. Линия нижней челюсти лежит над твердой скелетной структурой, к которой прилежащие мягкие ткани относительно фиксированы и имеют фундамент. Носо-губная область, напротив, лежит над предверием ротовой полости, эта наиболее подвижная часть лица, которая позволяет движение ротовой щели и челюстей без прямой фиксации мягких тканей. Напрашивается вывод, если мягкие ткани лежат на стабильном костном фундаменте, то их птоз вероятнее не так выражен, как таковой мягких тканей без надлежащего костного фундамента [21].
Behrents [5], используя продольный цефалометрический анализ документировал возрастные изменения лицевого остова. Bartlett et al. [3] исследовали сухие черепа и укрепили концепцию, что в целом, лицевой скелет подвергается изменению со временем. Недавняя работа анализа лицевого остова с использованием трехмерных КТ показала, что верхняя челюсть у полностью беззубых индивидуумов со временем фактически также претерпевает ретрузию относительно верхней зоны лица [26].
В 1999 году Pessa et al. также методами трехмерного анализа обнаружили, что происходит возрастное ремоделирование латеральных краев грушевидного отверстия кзади относительно верхней зоны лица, приводя к потере костного фундамента для основания крыльев. Костное смещение кзади, по мнению авторов, происходит у всех индивидуумов со временем, даже с полным зубным рядом. Это ведет к изменению профиля индивидуума в возрасте. Результат этого возрастного костного ремоделирования - изменение, отмечаемое в положении основания крыльев относительно медиального кантуса. У молодых пациентов, основания крыльев лежат кпереди от медиальных кантусов на виде сбоку, принимая во внимание, что у пожилых - на уровне кантусов [27].
В 2002 году Pessa и Chen провели исследования по снимкам КТ разных возрастных групп мужчин и доказали, что старение орбиты все-таки происходит. Авторы считают, что искажение кривой верхнего орбитального края происходит в течение жизни, принимая во внимание, что изменения в нижнем орбитальном крае происходят к среднему возрасту у мужчин. Данные этого исследования указывают, что верхне-медиальный отдел верхней части орбиты, и нижне-латеральный нижней части орбиты подвергаются прогрессивной резорбции с возрастом [29]. Codner,обсуждая эту работу заметил, что возрастные изменения орбит встречаются у людей до 50 лет и затрагивают орбитальные края в области лобных и верхнечелюстных пазух [9]. Codner уверен, что сложные динамические изменения происходят между костями, пазухами и мягкими тканями в течение развития, зрелости и старения. Hamra описал эстетические идеалы, связанные с признаками молодости, как орбиту с коротким вертикальным размером с небольшим контурированием орбитальных краев [14]. Codner же указал в обсуждении статьи Pessa, что возрастная орбита, напротив, имеет более длинный вертикальный размер. Хотя костные изменения орбиты измеряются в миллиметрах, птоз мягких тканей может быть скорее в сантиметрах, чем миллиметрах [17]. Понятно, что для омоложения периорбитальных тканей необходимо вмешиваться на мягких тканях век и средней зоны лица, но есть случаи, которые могут извлечь выгоду от добавления скелетной поддержки орбите [33].
Zadoo и Pessa в 2000 году провели исследования черепов мужчин разных возрастных групп по аксиальным срезам КТ на уровне подглазничного края и пришли к выводу, что поверхность орбитального края изменяется с возрастом; плавная кривая, начинающаяся от скуловой дуги и проходя по подглазничному краю слегка западает на уровне и медиальнее инфраорбитального отверстия. Авторы считают, что резорбция и западение костей в медиальной области подглазничного края также оказывает эффект на прилежащие мягкие ткани и причиняет избыточность и птоз. Они проводят аналогию с тканью, которая была предварительно туго натянута на руке, и теперь провисает и образует продольные стяжки. Тот же самый механизм может встречаться по орбитальному краю, где обычно тугие мягкие ткани нижнего века ослабляются до некоторой степени и провисают [35].
Вернемся в 1999 год, когда Pessa et al. опубликовали работу, где сравнили мужские черепа по КТ снимкам новорожденных в возрасте от 1 до 12 месяцев, молодых - возраст от 15 до 24 лет и старшую возрастную группу в возрасте от 53 до 76 лет. Анализируя фото разных возрастных групп людей, авторы пришли к выводу, что новорожденные имеют те же самые контуры мягких тканей как и пожилые. Определенно, дети часто имеют носо-скуловую и носо-губную складку. Мягкие ткани средней зоны лица у детей фиксированы ниже. С такими контурами мягких тканей, лицо первоначально кажется старым, затем становится юным, и затем с возрастом снова меняется, становясь очевидно возрастным в четвертом десятилетии жизни [28]. Предполагалось, что изменения детского краниофациального остова схоже с таковым пожилых [3]. Mutimer предположил, что младенцы имели носо-губную складку возможно из-за сжатия мягко-тканного конверта на относительно короткой или неразработанной верхней челюсти [28]. Из этих наблюдений вытекает гипотеза, что младенцы и пожилые имеют подобные контуры мягких тканей, потому что их скелетные размеры подобны, особенно в орбитоверхнечелюстной области. В 1999 году как уже было сказано Pessa et al. провели исследование для оценки изменения размеров глазницы относительно верхней челюсти и скуловой кости с возрастом у младенцев, молодых людей и пожилых. Авторы показали по 3D КТ снимкам как лицевой скелет мужчин растет у новорожденных до 17 лет и затем уменьшается до 50 лет и более. Мужской краниофациальный остов меняется от 17 лет до 50 и более за счет увеличения глазниц в размере и уменьшения верхней челюсти. Этот эффект был отмечен статистически значительным в медиальной области лицевого остова в области средней зоны лица. Например, уменьшения в скелетных размерах отмечены автором в верхней челюсти, где расстояние от медиального орбитального края до латерально-нижней части грушевидного отверстия уменьшается от 17 лет до 50 и более. В действительности, это изменение создает меньше места для прилежащих мягких тканей. Происходит сжатие мягких тканей посредством чего последние сокращаются в форме аккордеона на сжатой скелетной платформе. Этот эффект, как уже говорили, был впервые предложен Mutimer как возможный механизм или объяснение, почему носо-губная складка и носо-скуловая складка становятся видимыми у младенцев [28]. Фактически, соотношение высоты верхней челюсти к высоте глазницы пожилой группы имеет тенденцию возвращаться назад к таковому детской группы и может быть одной из причин, почему младенцы имеют более выраженные контуры мягких тканей средней зоны лица, чем пожилые.
Эти наблюдения показывают большую характеристику лицевого старения, то есть, первичные изменения в одной ткани (кость) могут привести к вторичным или компенсационным изменениям в другой (мягкая ткань). Поэтому, лицевое старение может рассматриваться как комбинированный процесс, где существует взаимосвязь между всеми лицевыми тканями. В этом исследовании, первичное изменение орбитомаксилярного ремоделирования ведет ко вторичному изменению сжатого мягкотканного конверта. По мнению Pessa, изменения в скелетной платформе могут повлиять на прилежащие мягкие ткани многими другими способами, знание которых ценно при анализе стареющего лица.
Другой эффект ремоделирования верхней челюсти, в частности грушевидного отверстия, может произойти в основании крыльев. Зарегистрировано, что длина носа увеличивается в течении всей жизни [5]. Однако, основания крыльев могут “мигрировать” выше из-за возрастного ремоделирования костей в данной области, и птозированный вид носа подчеркивается этим костным изменением. Ремоделирование грушевидного отверстия также влияет на увеличение глубины носо-губной борозды и уменьшение носо-губного угла, наблюдаемого на пожилом лице. Грушевидное отверстие не только расширяется с возрастом, но претерпевает возрастные изменения в передне-заднем направлении с возрастом, что ведет к важному изменению в лицевом профиле. Pessa показал на трехмерной стереолитографической модели 19-летнего мужского остова, что латеральный край грушевидного отверстия лежит кпереди от слезного гребня, принимая во внимание, что у 53-летнего человека, грушевидное отверстие находится на уровне или кзади от слезного гребня. Изменение, которое передается на мягкие ткани, как уже говорилось ранее, показывает, что у молодого человека, основание носа находится кпереди от медиального кантуса, принимая во внимание, что у пожилых основание носа находится на уровне или позади медиального кантуса. Еще одно наблюдение скелетного старения - изменения верхнечелюстных стенок в течении всей жизни. У детей, верхнечелюстная стенка косая на виде сбоку, с большой наклонностью назад. В юности, верхняя челюсть принимает более перпендикулярную ориентацию, и со старением, верхняя челюсть снова становится наклоненной кзади. То же самое обнаружение может произойти в области угла грушевидного основания.
Mendelson et al. [22] в 2007 году также провели по КТ снимкам 62 пациентов (31 мужчина и 31 женщина) свои исследования и доказал, что ретрузия подглазничного края и передней верхнечелюстной стенки действительно происходит в процессе старения. Пациенты были разделены на три возрастные группы: 21- 30 лет (21 пациент), 41- 50 лет (20 пациентов), и 61 - 70 лет (21 пациент). Авторы использовали парасагиттальные срезы, которые проходили через верхушку орбиты в слое зрительного нерва. Mendelson et al. показали уменьшение угла, сформированного между передней стенкой верхней челюсти и дном орбиты. Между тем, он не нашел никаких изменений в области дна и крыши орбит. Авторы предположили, что незначительное заднее смещение передней верхнечелюстной стенки также может способствовать значительному птозу и провисанию мягких тканей нижней половины орбиты и щеки с возрастом. Авторы пришли к выводу, что у мужчин ретрузия передней верхнечелюстной стенки более выражена с возрастом, чем у женщин.
Kahn и Shaw в 2008 году [20] провели свои исследования по КТ снимкам и показали, что наблюдалось существенное увеличение высоты верхнего орбитального края медиально у мужчин и женщин за счет его западения с возрастом. Нижний орбитальный край западал значительно в латеральном отделе у женщин, в то время как у мужчин наблюдалось западение всего нижнего орбитального края. На основе этих результатов авторы предполагают, что орбита меняется с возрастом наряду с мягкими тканям.
Richard et al. [30] в 2009 обследовал КТ снимки 100 пациентов, которые включали 25 женщин в возрасте 18-30 лет, 25 мужчин того же возраста, 25 женщин и 25 мужчин в возрасте 55-65. Автор измерил расстояния от передней проекции глазного яблока до верхнего орбитального края, латерального орбитального края, передней проекции жировой ткани нижнего века, нижнего орбитального края, передней проекции щеки и грушевидного отверстия. Трехмерные КТ использовались для регистрации углов 4 костных областей: глабеллярного, орбитального, верхнечелюстного и грушевидного отверстия. Richard доказал, что глабеллярный, орбитальный, верхнечелюстной и угол грушевидного отверстия с возрастом уменьшались, а грушевидное отверстие и нижнеглазничный край с возрастом западали кзади. Мягкие ткани щеки также претерпевали ретрузию, и наоборот, скопление жировой ткани нижнего века мигрировало кпереди. На основе этих данных, автор сделал вывод, что лицевой скелет, меняется в течение взрослой жизни. Относительно глазных яблок лицевой скелет, ротируется таким образом, что лобная кость перемещается кпереди и ниже, в то время как верхняя челюсть перемещается кзади и вверх. Это вращение приводит к тому, что костные углы становятся более острыми и воздействует на положение прилежащих мягких тканей. Причем данные изменения более существенны у женщин.
Множество более ранних исследований доказали связь между скелетной анатомией и таковой периорбитальных мягких тканей и предложили более углубленное исследование этого вопроса. Негативный вектор был описан Jelks и Jelks, как предупредительный сигнал выворота при нижней блефаропластике [12]. Аналогично, Rees и LaTrenta описали верхнечелюстную гипоплазию как предупредительный сигнал синдрома сухого глаза после блефаропластики [31]. Flowers отметил изменения в анатомии орбитального края, связанного с деформацией слезной впадины [11]. Эти отчеты указывают, что костный остов может иметь значительное влияние на анатомию периорбитальных мягких тканей, и если проанализировать сагиттальный срез глазницы с негативным вектором, отмечается гипоплазия орбитального края, и наклонение кзади верхнечелюстной стенки [28].
Если рассмотреть антропометрические нормативы Farkas et al., то в среднем, поверхность мягких тканей, лежащих над супраорбитальным краем лежит на 10 мм кпереди от роговицы, а поверхность мягких тканей над подглазничным краем – на 3 мм кзади от передней поверхности роговицы. То есть супраорбитальный край обычно проецируется на 13 мм кпереди от подглазничного края [10]. В случае, где орбитальные края имеют большее проецирование от поверхности роговицы, орбитальные ткани считаются "запавшими", наоборот, когда орбитальные края проецируются меньше, глазное яблоко считается "выпученным."
Увеличение подглазничного края с целью улучшения сагиттального соотношения с глазным яблоком – малоизученное направление в эстетической хирургии. Все ранние работы показывают результаты операций у пациентов с энофтальмом или экзофтальмом. Так, в 1991, Hinderer [19] сообщил об использовании имплантатов нижнего орбитального края для увеличения орбитальной глубины у шести пациентов и коррекции врожденных аномалий или посттравматических деформаций у других 15. Hinderer предпочел использование хрящевых или костных трансплататов для увеличения края и представил коррекцию посттравматических и врожденных деформаций в своей статье. Без документации клинического опыта, Agban [2] и, позднее, Terino [32] сообщили о эффективности силиконовых имплантатов для увеличения подглазничного края у пациентов с верхнечелюстной гипоплазией. Flowers [11], который имеет опыт периорбитального омоложения и скелетной коррекции аллопластическими имплантатами, описал увеличение подглазничного края при исправлении деформации “слезной борозды” у некоторых пациентов. Он полагает, что скуловая гипоплазия часто влияет на это или подчеркивает эту деформацию. По этой причине, он разработал имплантаты слезных борозд с различными латеральными ножками, предназначенными для коррекции определенных областей скуловой гипоплазии. В 2001 году Yaremchuk [33] опубликовал статью, где представил свой метод и клинический опыт увеличения подглазничного края специально разработанными автором имплантатами. Улучшая сагиттальные соотношения между глазным яблоком и подглазничным краем, этот метод использовался для улучшения внешнего вида у девяти пациентов с врожденными и приобретенными деформациями в комбинации с подтяжкой средней зоны лица. Одним из пионеров антивозрастной хирургической коррекции лицевого скелета считается Pessa, который в 1999 году [27] выполнил увеличение проекции краев грушевидного отверстия имплантатами. Конечно, были авторы, такие как Flowers [11], которые гораздо раньше начали устранять деформации лицевого скелета в комбинации с омолаживающими операциями на мягких тканях, но старение лицевого скелета доказал именно Pessa [26-29] и полностью обосновал свое вмешательство на костном остове во время антивозрастных вмешательств.
Как видно из обзора литературы, старение лицевого скелета все таки имеет место быть, поэтому возрастные изменения в области лица носят комплексный характер, и не только затрагивают мягкие ткани. Исходя из вышесказанного, хирургическое омоложение лица должно затрагивать в комплексе как мягкие, так и костные ткани. Нами внедрен в клиническую практику метод одномоментного эндоскопически-вспомогательного увеличения подглазничного края с целью антивозрастной его коррекции и эндоскопической пластики средней зоны лица и нижних век.
МАТЕРИАЛ И МЕТОДЫ
В Клинике Ланцет (база кафедры) в период с июля 2010 по июль 2012 нами выполнено эндоскопически-вспомогательное увеличение подглазничных краев имплантатами в комбинации с омоложением лица у 43 пациентов. Возраст пациентов был от 37 лет до 58 лет. Среди них 39 женщин и 4 мужчин. Увеличение подглазничных краев всегда комбинировали с внутриротовой эндоподтяжкой средней зоны лица. Фиксацию имплантата всегда выполняли микрошурупами, используя внутриротовой и транскоъюктивальный доступы. В двух случаях (пациенты с ретрузией верхней челюсти) использовали расширенные каудально подглазничные имплантаты Goldberg, у остальных пациентов использовали имплантаты Yaremchuk. Во всех случаях имплантаты пришлось моделировать скальпелем и адаптировать к ложу. Вспомогательные операции у пациентов включили верхнюю и нижнюю блефаропластику, липофилинг верхних век и слезных борозд, SMAS пластику или пликацию, трехуровневую эндоскопически-вспомогательную подтяжку нижней зоны лица, липэктомию над- и подплатизмальной жировой клетчатки с удалением передних брюшек двубрюшных мышц и медиальную платизмопластику, резекцию подчелюстных слюнных желез, увеличивающую и редукционную ментопластику, липофилинг губ и носо-губных складок, аугментацию и редукцию углов нижней челюсти, аугментацию высоты тела нижней челюсти, резекцию дна полости орбиты.
Метод
Увеличение подглазничных краев имплантатами выполняли всегда в сочетании с внутриротовой эндоскопической пластикой средней зоны лица. Для размещения имплантата использовали внутриротовой доступ, а для фиксации трансконъюктивальный, т.е. увеличение подглазничных краев выполняли из двух доступов. В свою очередь, эндоскопическая внутриротовая подтяжка средней зоны лица осуществляется в комбинации с эндоскопической подтяжкой височных областей, так как фиксационные швы, наложенные в области средней зоны лица фиксируются к глубокой височной фасции, поэтому выполняли еще и височный доступ.
Хирургическая техника
Мы используем ЭТ наркоз в комбинации с местной анестезией. Раствор 0.5% новокаина с адреналином инфильтрировали в области разрезов, передней височной линии, латеральных краев орбит, скуловых областей, скуловых дуг, подглазничных краев и область носо-губных складок. Иглу вводили до кости и выполняли инфильтрацию до образования желвака. Отдельно выполняется гидропрепаровка конъюктивы.
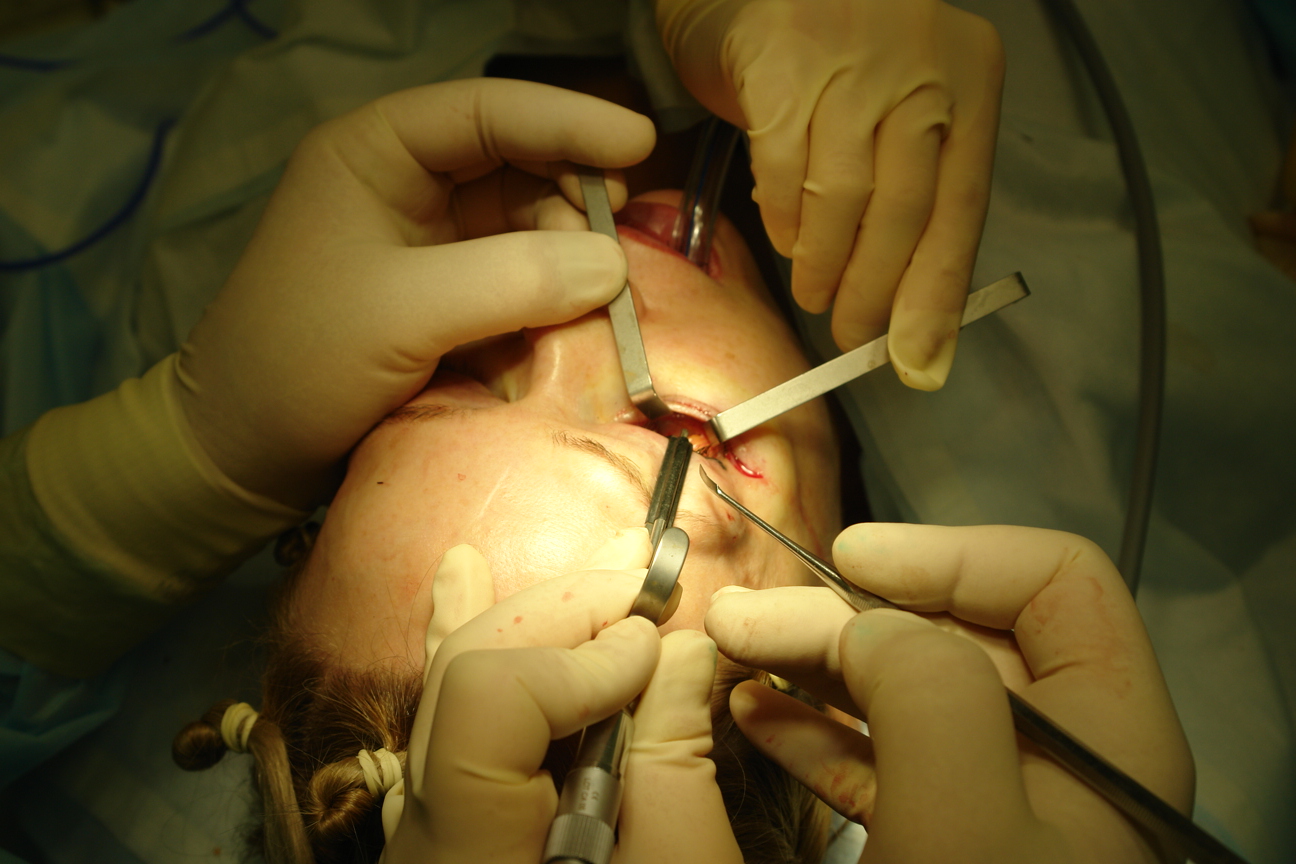
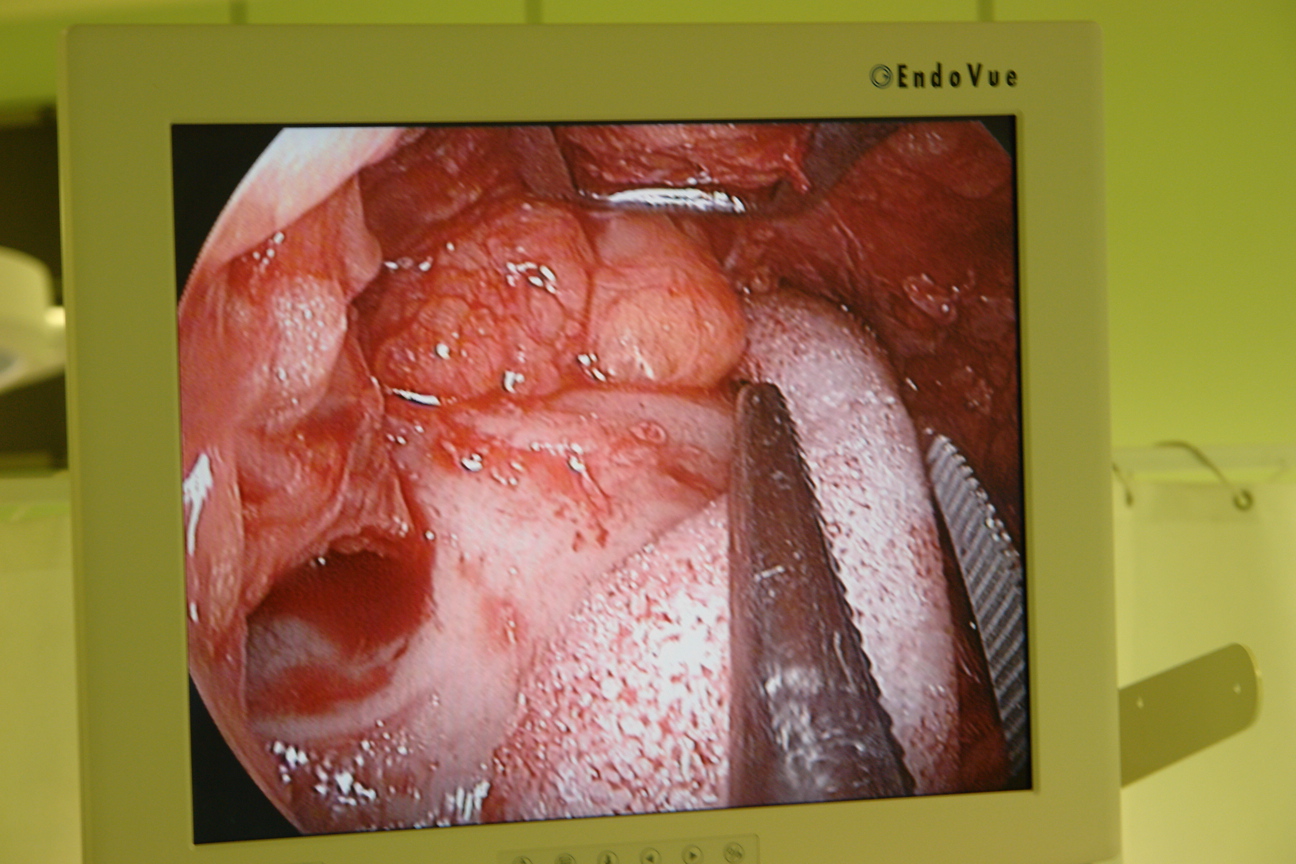
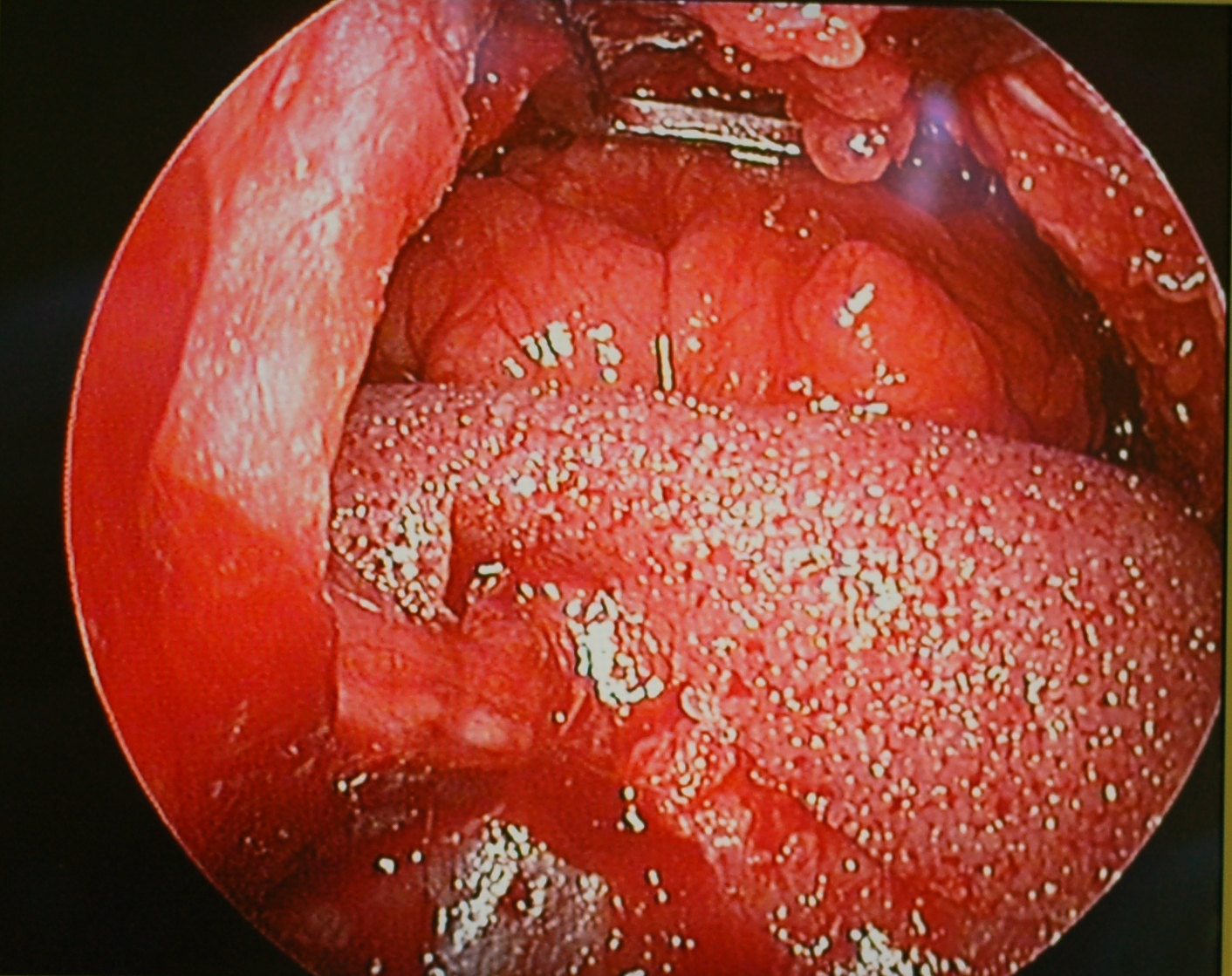
Сначала выполняется трансконъюктивальный пресептальный доступ (при необходимости выполняем резекцию избыточной кожи нижних век подресничным разрезом не затрагивая целостность круговой мышцы глаза). Для этого ассистент двузубым крючком отводит край нижнего века от глазного яблока, обнажает конъюктиву и специальным ретрактором de la Plaza с осветителем прикрывает глазное яблоко и верхнее веко. Хирург монополярным коагулятором в режиме “разрез” рассекает конъюктиву, нижнюю тарзальную мышцу и капсулопальпебральную фасцию (эти три элемента можно рассматривать далее как “заднюю пластинку” нижнего века) до круговой мышцы глаза. Данное рассечение задней пластинки выполняется на 2 мм латеральнее слезной точки и на 2-3 мм каудальнее тарзальной границы длиной 1,5 см. Лоскут задней пластинки отводится ретрактором de la Plaza и тупоконечными ножницами хирург “попадает” в пресептальный слой. Данный хирургический слой углубляется до arcus marginalis или нижнего края орбиты. При этом важно сохранить целостность орбитальной перегородки, в противном случае выбухающие жировые комки нижнего века будут мешать хирургу при размещении и фиксации имплантата. Далее монополярным коагулятором рассекается надкостница чуть каудальнее края орбиты от переднего слезного гребня и как можно латеральнее к латеральному кантусу. Носовым острым распатором выполняется поднадкостничная диссекция как можно каудальнее от нижнего края орбиты, а также на дно орбиты (на 0.5 см) до латеральной стенки орбиты. Поднадкостничное обнажение включает частично и передний слезный гребень, продолжается медиальнее подглазничного пучка до лобного отростка верхней челюсти. Гемостаз по ходу операции (рис 1).
Далее выполняется височный доступ [1]. В данной области выполняли косой разрез на 2 см выше верхушки завитка и на 2 см позади линии роста волос. Разрез выполняли до височного апоневроза, затем вводили диссектор и по височному апоневрозу диссекцию выполняли на 2 см вперед и назад, создавая оптическую полость для эндоскопа. Далее в разрез размещали силиконовые порты в целях защиты краев разреза от травм инструментами и затем вводили эндоскоп/оптический ретрактор и диссектор. Под эндоскопическим контролем диссекцию выполняли по всей площади височного апоневроза от разрезов. Медиально препаровка проходит височную линию и поднадкостнично насколько возможно в медиальном направлении. Каудально – по височному апоневрозу до скуловой дуги. Медио-каудально препаровка проходит латеральный орбитальный край наднадкостнично до латеральной кантальной связки (наружная головка) и верхнего края скуловой кости. При каудальной препаровке наблюдаются скуловисочные вены и нервы. У передней трети скуловой дуги находится крупная перфорантная вена с нервом. В области средней или задней трети скуловой дуги находится вторая крупная вена с нервом. Эти сосудисто-нервные ножки не пересекали, так как пересечение приводит к длительному отеку и появлению древовидно расширенных вен в височной области. Выделив эти пучки препаровку продолжали до верхней границы скуловой дуги. При этом на дне оптической полости будет просвечивать височный жировой комок, который находится между поверхностным и глубоким листками височного апоневроза. У передней трети скуловой дуги перед передней скуло-височной венозно-нервной ножкой препаровку продолжали каудально и до верхней границы скуловой кости. В медио-каудальном направлении при приближении к верхне-латеральному краю орбиты сталкиваемся с крупной эмиссарной веной, которую также сохраняем. Эта вена перфорирует височный апоневроз. На верхне-латеральном орбитальном крае (также наднадкостничная препаровка) сосредотачиваются 2-3 мелкие вены, которые лучше коагулировать. На верхне-латеральном орбитальном крае имеются фиброзные крепления к надкостнице, которые рассекаются острым или тупым путем. После скелетизации наружной кантальной связки (поверхностная головка) наднадкостную препаровку продолжали до скуловой кости. Гемостаз по ходу операции. Далее следовал этап внутриротового доступа.
Перед переходом к внутриротовому этапу операции, голову пациента помещали горизонтально и под плечи подкладывали валик, чтобы голова пациента была максимально опущена. Ротовую полость пациента обрабатывали антисептическим раствором, предназначенным для обработки слизистых оболочек.
Вертикальный разрез длиной 1 см выполняли монополярным электрокоагулятором (наконечник игла) в режиме “разрез” по слизистой щеки до верхней переходной складки в проекции 4 зуба. Используя ретрактор с осветителем выполняли поднадкостничную отслойку тканей средней зоны лица по передней поверхности верхней челюсти. Затем вводили эндоскоп/ретрактор и выделяли нижнеглазничный пучок, край грушевидного отверстия медиально и сухожилие жевательной мышцы и скуловую кость и передние две трети скуловой дуги латерально (рис 2). В краниальном направлении поднадкостничная диссекция соединялась с подобным слоем, ранее подготовленным из трансконъюктивального доступа. Необходимо полностью обнажить от надкостницы нижний и нижне-латеральный края орбиты от уровня переднего слезного гребня до латеральной кантальной связки, полностью скелетируя нижнеглазничный сосудисто-нервный пучок.
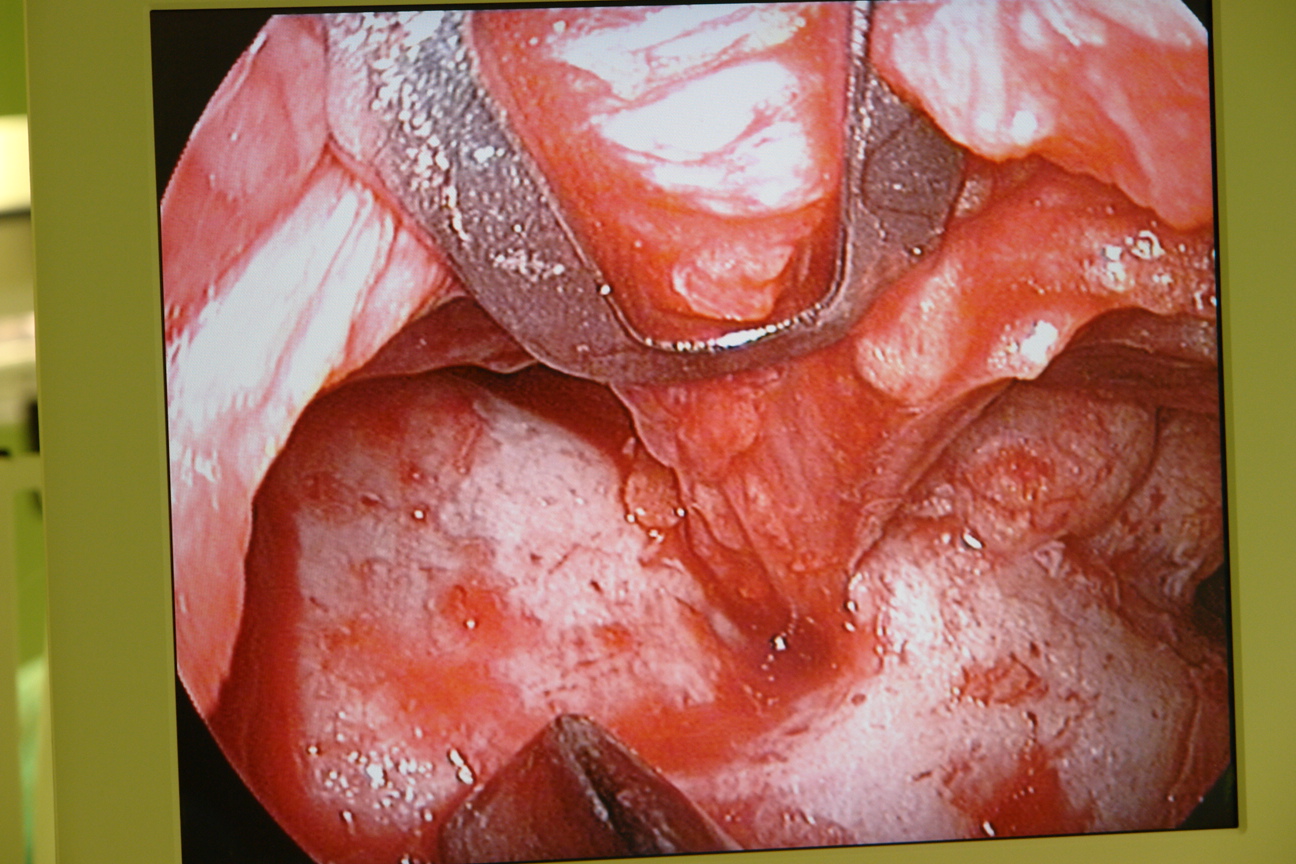
После этого выполняется соединение височных и скуло-верхнечелюстных полостей. Хирург проводит эндоскоп с оптическим диссектором с дистальным шпателем с отверстием и эндоскопические ножницы в височный разрез, а ассистент проводит распатор из внутриротового доступа и упирается им в надкостницу верхней границы скуловой кости, приподнимая ткани. Хирург ножницами под эндоскопическим контролем пересекает надкостницу, которая “парусит” и попадает в поднадкостничный слой. Ассистент выводит из раны распатор и хирург под эндоскопическим контролем продолжает пересекать остро надкостницу по верхнему краю передних двух третей скуловой дуги. Таким образом, образуется единая полость. Следующим этапом размещаем подглазничный имплантат (Porex, разработанный доктором Yaremchuk [33]) из внутриротового доступа.
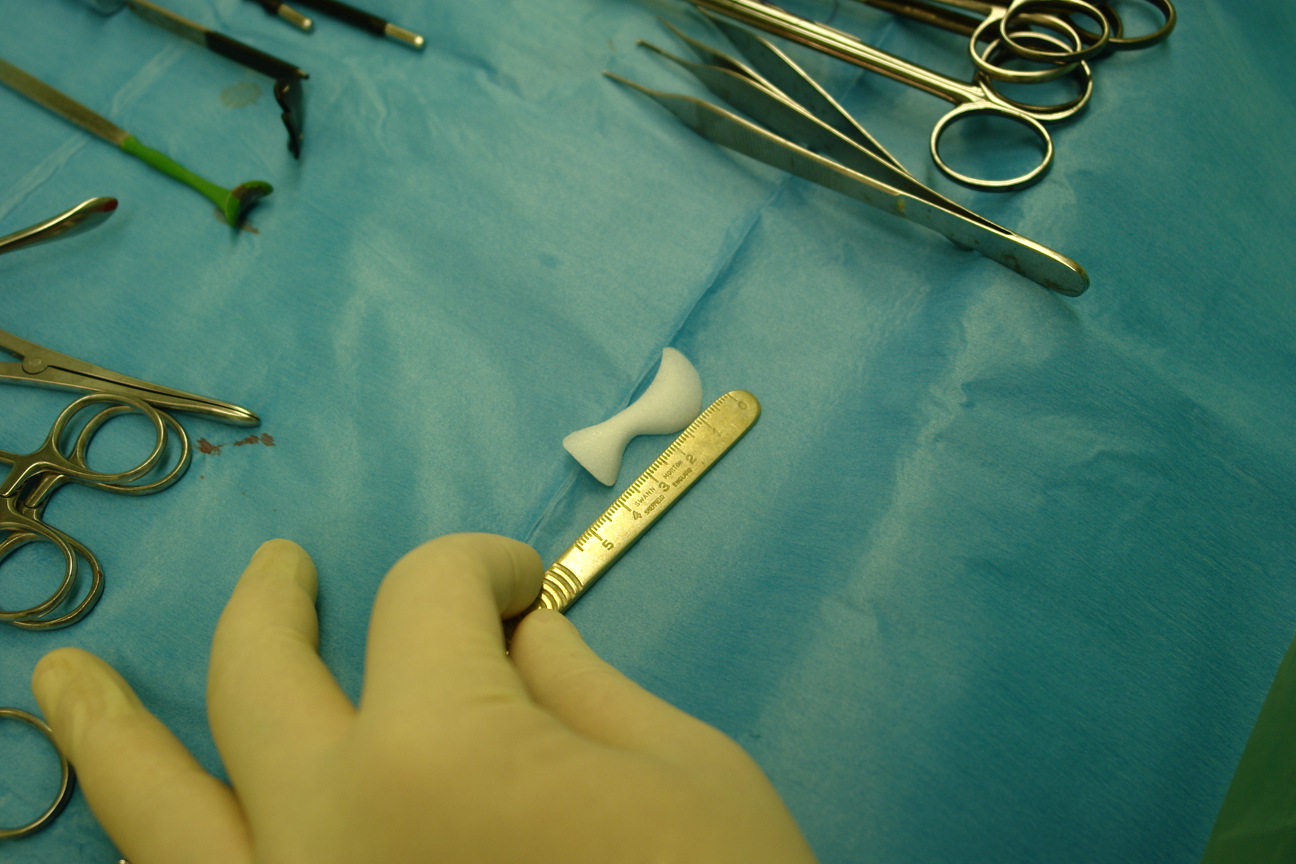
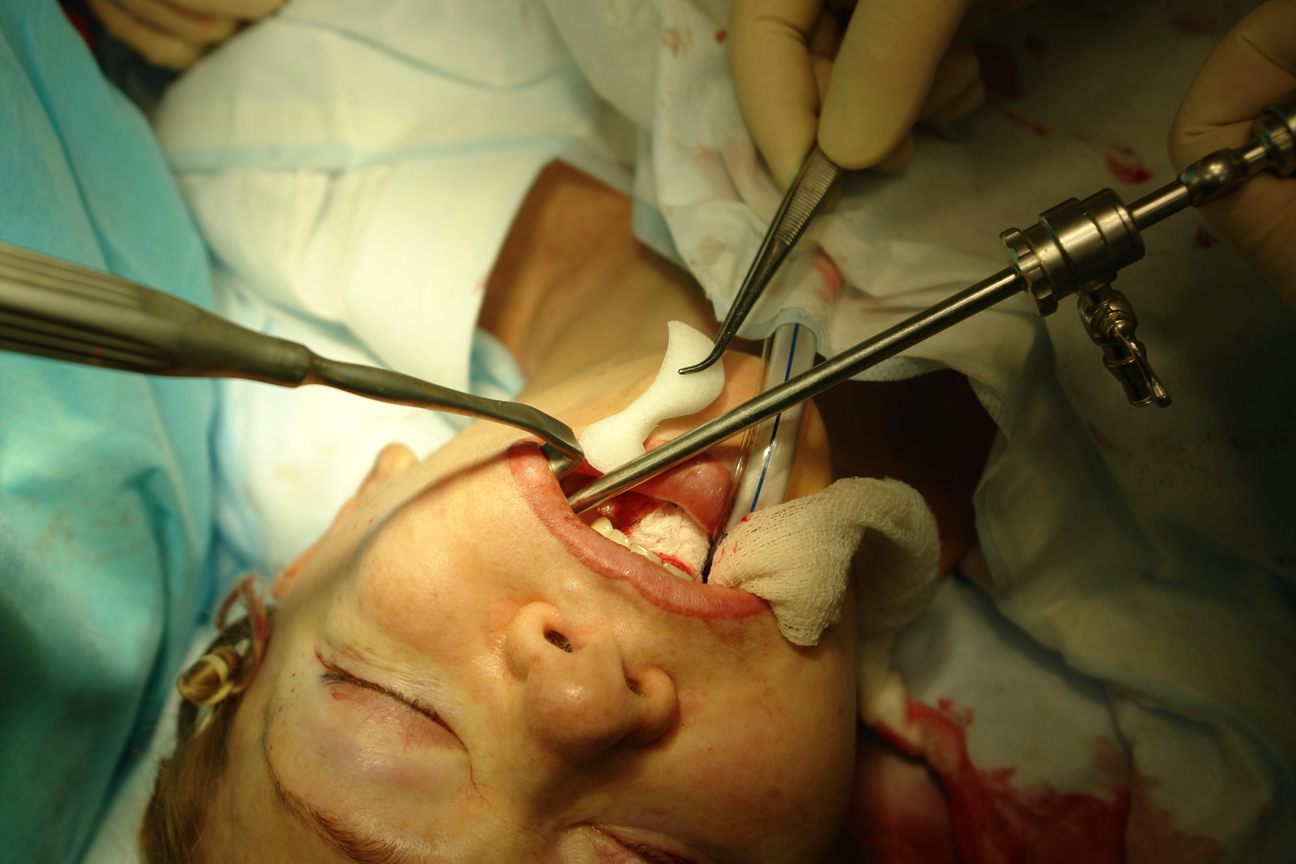
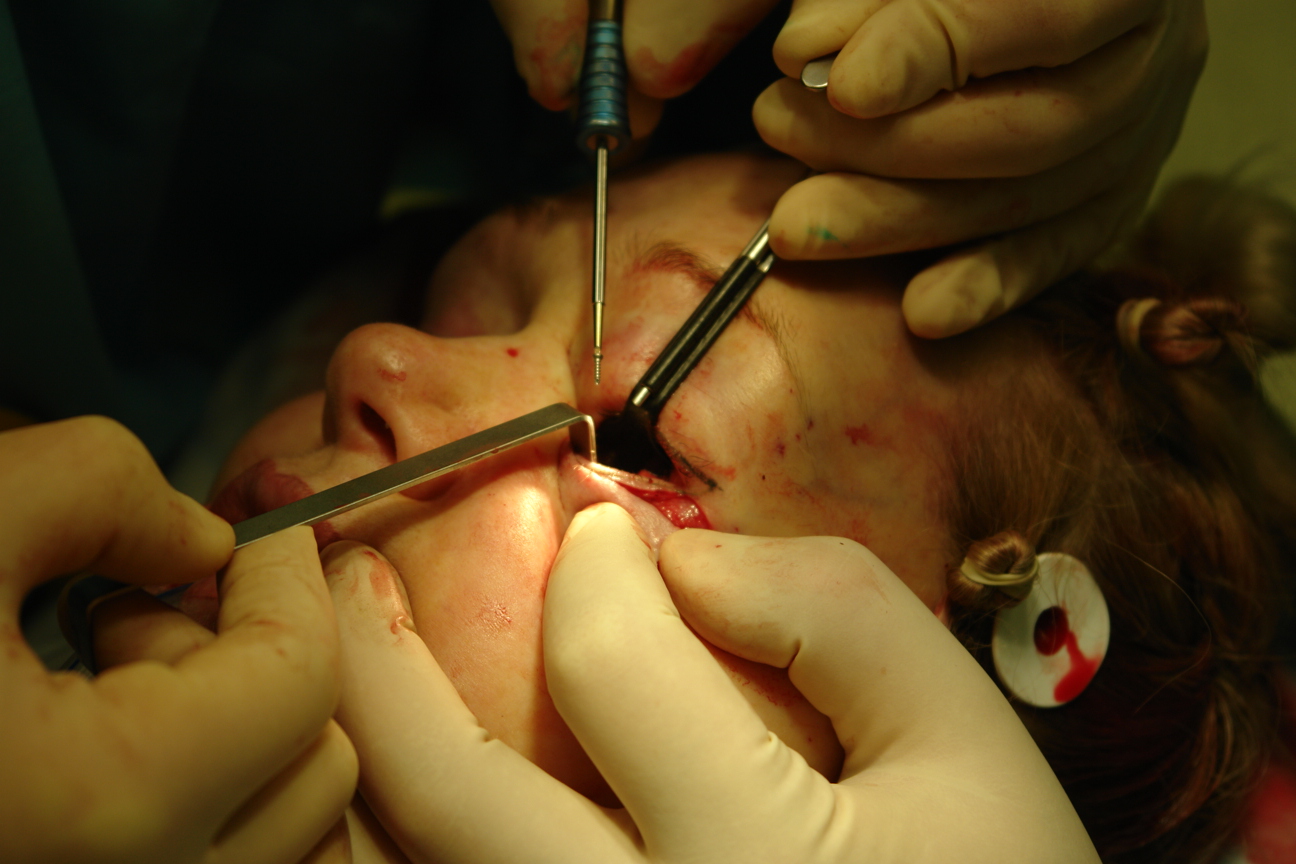
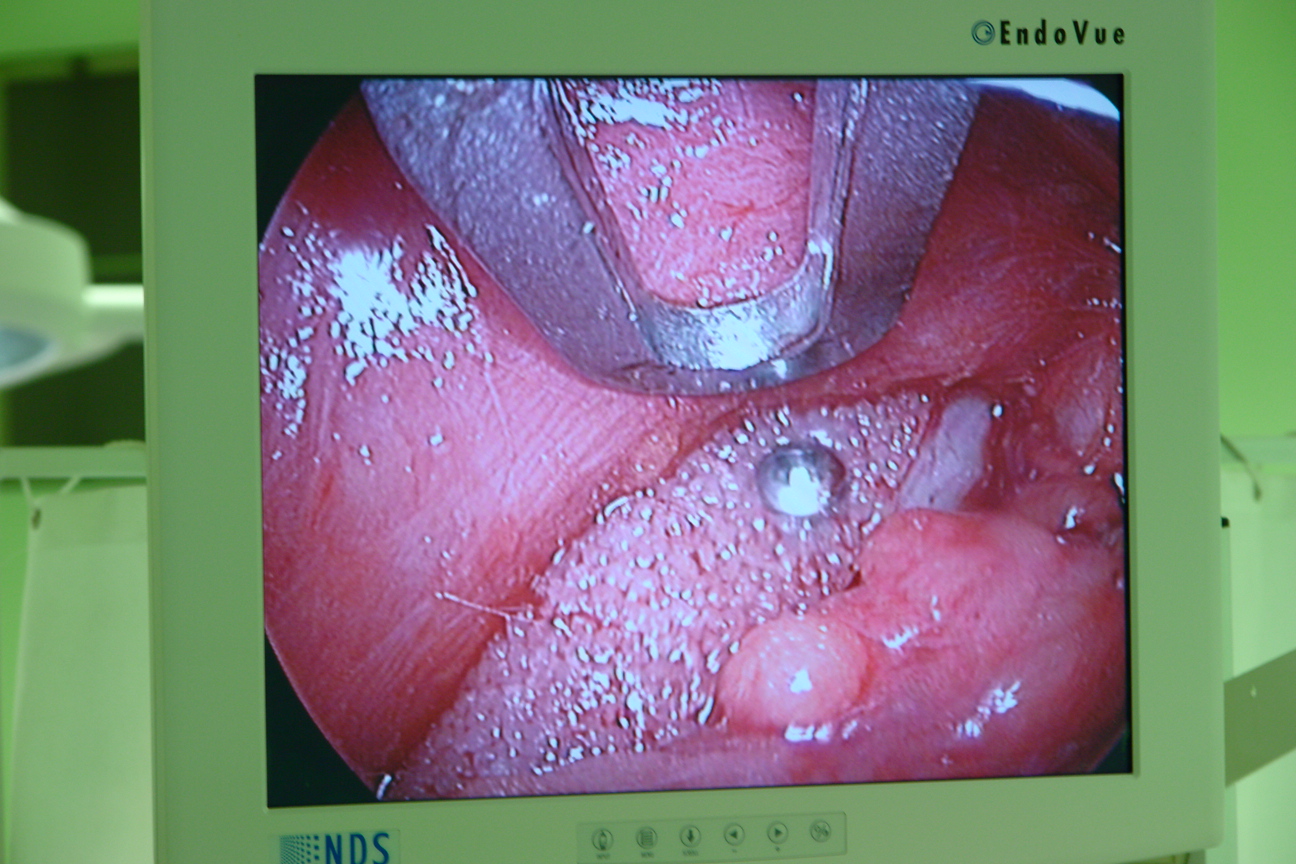
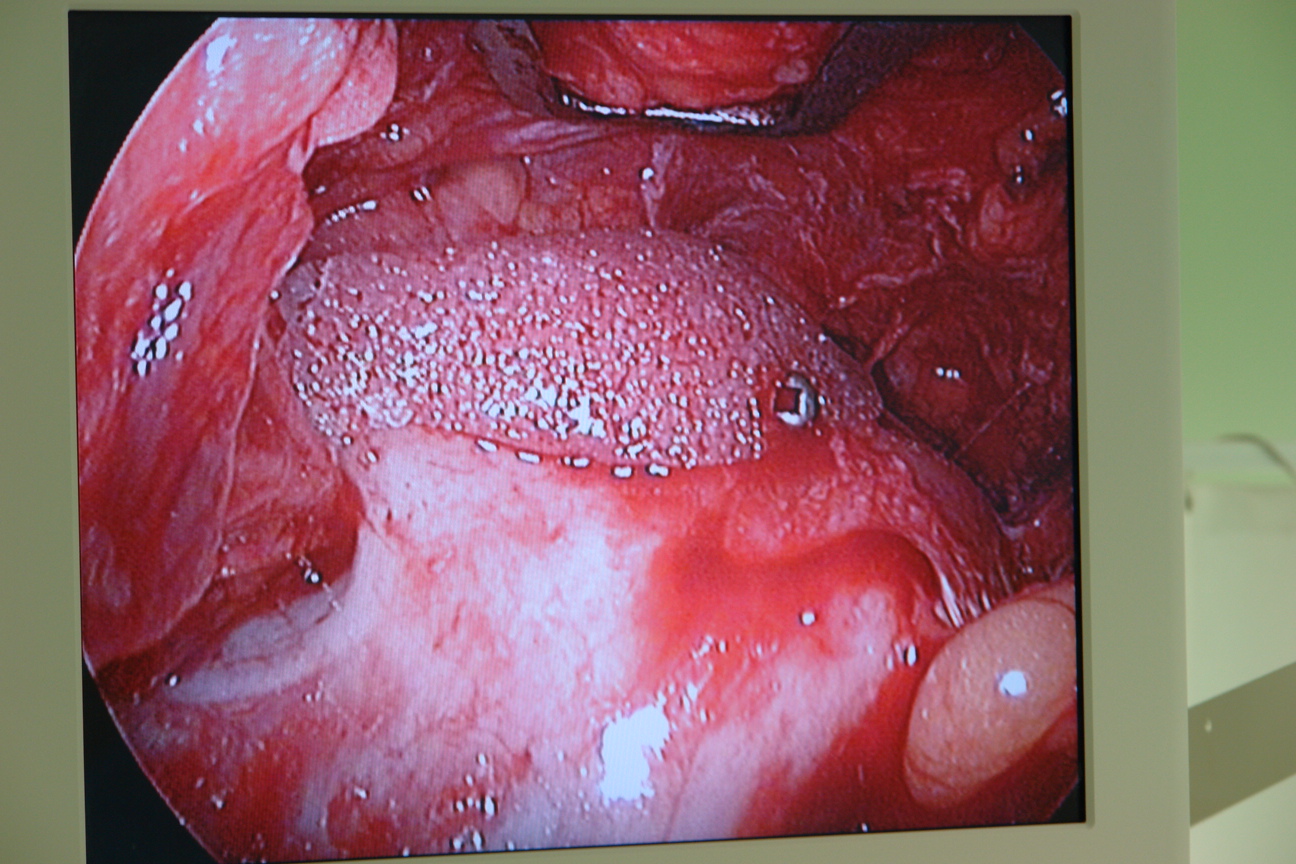
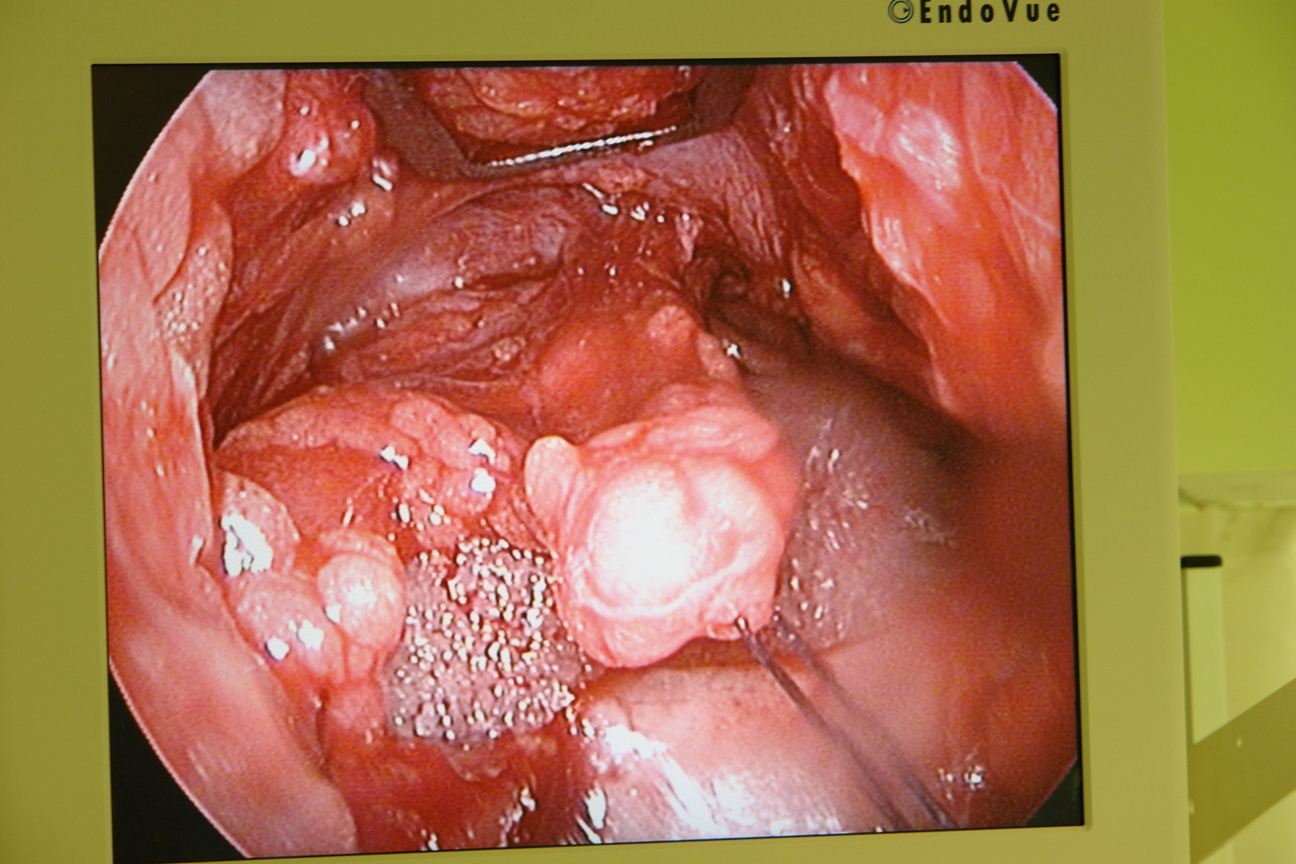
Имплантат, заранее замоченный в горячем физиологическом растворе податлив к моделированию, которое заключается в придании ему соответствующей кривизны и “подгонке” к подглазничному отверстию (рис 3). Для этого скальпелем дорезали имплантат в области выемки, предназначенной для подглазничного отверстия. После чего имплантат, захваченный в зажим вводили в поднадкостничный карман из внутриротового доступа (рис 4) и заводили его медиальным концом за подглазничный пучок к краю грушевидного отверстия. Латеральное расширение имплантата при этом свободно прикрывает подглазничный край до тела скуловой кости, не захватывая последнее (рис 5). Так как имплантат подглазничный, то он увеличивает только инфраорбитальный край, не аугментируя тело скуловой кости. Козырек имплантата должен “заходить” слегка на дно орбиты. В выемке имплантата должны свободно находиться инфраорбитальный нерв и сосуды, без компрессии их. Размещение имплантата контролировали из внутриротового и трансконъюктивального доступов под эндоскопом, в противном случае невозможно увидеть из таких небольших разрезов положение имплантата относительно мягких тканей и инфраорбитального пучка. Эндоскоп вводили через трансконъюктивальный доступ для визуализации медиального конца имплантата и подглазничного пучка, а затем из внутриротового доступа для полного контроля имплантата. Очень важно, чтобы под имплантат не попали жировые комки век. Убедившись, что последний не сдавливает мягкие ткани, начинали этап фиксации имплантата. Из трансконъюктивального доступа фиксировали козырек имплантата в медиальном его отделе к кости микрошурупом, заранее высверлив сквозное отверстие через имплантат в кость микросверлом (рис 6,7). Еще одним микрошурупом из того же доступа фиксировали козырек имплантата в латеральном его отделе. Затем под эндоскопическим контролем проверяли из внутриротового доступа положение каудального края имплантата относительно передней поверхности верхней челюсти. Если есть диастаз между имплантатом и костью, то можно еще одним микрошурупом из внутриротового доступа фиксировать этот край имплантата к кости (рис 8,9). Между имплантатом и костью не должно быть “мертвого пространства”, так как это может привести к скоплению жидкости в пространстве и дальнейшей инфекции. Следующим этапом операции является фиксация мягких тканей средней зоны лица и распределение жировых комков нижних век над имплантатом.
Для фиксации тканей средней зоны лица мы используем те же точки, которые были описаны нами ранее [1]. В отличие от операции, описанной нами в предыдущей статье, мы теперь распределяем каждый жировой комок нижнего века в отдельности. Сначала медиальный комок, затем срединный, и далее латеральный жировые пакеты. Все эти пакеты распределяются над имплантатом под эндоскопическим контролем (рис 10). Медиальный пакет в некоторых случаях бывает сложно выделить из внутриротового доступа из-за подглазничного пучка, поэтому можно использовать для этих целей трансконъюктивальный доступ. Остальные пакеты нам удобно распределять через внутриротовой разрез, хотя можно и через трансконъюктивальный.
Отдельно прошиваем и фиксируем щечный жировой комок (комок Биша). Фиксация височного лоскута достигается пришиванием височно-теменной фасции из небольшого височного разреза к височному апоневрозу 2/0 викрилом.
Все разрезы в волосистой части головы ушиваются кожными скобками, внутриротовые – викрилом 3/0. Траснконъюктивальный разрез адаптируем край в край, но не ушиваем. Дренажи не используются. Накладывается циркулярная повязка на голову и глаза.
ОБСУЖДЕНИЕ
Занимаясь хирургическим омоложением периорбитальной области в течение многих лет, мы отмечали, что не все пациенты были довольными результатами, а именно переходом щека-веко. У пациентов, которые имели слишком выраженные V-образные борозды и скуловые мешки, улучшения после нижней внутриротовой блефаропластики с распределением жировых комков в сочетании с эндоскопической пластикой средней зоны лица были не совсем максимальными. Получая радикально максимальный результат омоложения лица (верхняя зона с верхними веками, средняя зона с нижними веками, нижняя зона) и шеи, пациентка была полностью этим удовлетворена, и на этом фоне даже остаточные незначительные V-образная борозда и скуловые мешки становились для этой пациентки “катастрофой”. Если до операции они не замечали глубокие V-образные складки и указывали первично на грыжи нижних век или морщины, то после операции и устранения первичных проблем, остаточные подглазничные борозды становились для пациентки доминирующей проблемой, которые якобы “надо было в первую очередь устранить”. У таких пациенток с глубокими складками помимо распределения жировых комков и пластики средней зоны лица мы стали применять и трансплантацию жировой ткани (липофилинг), но и в этих случаях у некоторых пациенток мы были разочарованы результатами. Данная группа пациентов (недовольных) включает когорту, у которых подглазничные борозды и западения слишком выраженные. Там где в слезные борозды и в верхушку V-образной борозды достаточно было ввести до 0.5 мл жировой ткани (в комбинации с распределением жировых комков и пластикой средней зоны лица) и этого хватало на устранение данных борозд (пациенты с неглубокими бороздами), мы были удовлетворены полученными результатами. У пациентов с глубокими бороздами были вынуждены вводить 1 – 2 мл жировой ткани для полного разглаживания V-образной борозды, что приводило к комкованию и контурированию пересаженной жировой ткани и заставило нас отказаться от липофилинга в этой области, объемами более 1 мл. Но что делать у этой группы пациенток с глубокими V-образными бороздами, у которых даже распределение жировых комков нижних век в комбинации с пластикой средней зоны лица и липофилингом до 0.5 мл, все-таки V-образные борозды не полностью устраняются? Именно о этой группе пациентов и говорил Yaremchuk [33] в своей статье, где подобные западения в подглазничной области автор устранял специально разработанными имплантатами. Yaremchuk определил следующие показания для использования подглазничных имплантатов: поверхность мягких тканей над подглазничным краем должна проецироваться на 3 мм кзади от передней поверхности роговицы. Если это расстояние более 3 мм, то есть показание к применению имплантатов. Именно у этой группы пациентов мы были разочарованы результатами в данной области, поэтому внедрили в свою практику метод применения подглазничных имплантатов в комбинации с распределением жировых комков нижних век над имплантатами с пластикой средней зоны лица.
Аугментация всего подглазничного края как часть комплексного омоложения впервые была выполнена доктором Yaremchuk [33] имплантатами Porex, разработанными им же. Существуют и силиконовые имплантаты, в т.ч. и индивидуально изготовленные, но мы считаем, что в подглазничную область не следует размещать силиконовый имплантат (силиконовые имплантаты мы используем только в области подбородка). Вокруг последнего образуется довольно “толстая” капсула, которая может привести со временем к контурированию ее через тонкие ткани в нижне-медиальных областях глазницы, особенно при мимике. Этого недостатка лишены имплантаты Porex, вокруг них не образуется подобная капсула. Но, имплантаты Porex имеют другой недостаток: упругость и шероховатая поверхность затрудняют размещение его в ложе, но с опытом мы преодолели эти трудности. Также, имплантаты Porex сложнее удалять, чем силиконовые.
Внутриротовой доступ, который мы применяем для установки имплантата, является оптимальным и дает возможность в случае необходимости выполнить фиксацию микрошурупом в каудальных отделах имплантата. Трансконъюктивальный доступ используется в данной ситуации как вспомогательный для подготовки ложа и фиксации имплантата, так как разместить последний через этот доступ невозможно. Конечно, если комбинировать трансконъюктивальный доступ с кантотомией, то столь расширенный доступ позволит размещение имплантата. Данную комбинацию мы используем при устранении выворотов нижних век и у пациентов, которым показано горизонтальное укорочение нижнего века. Подресничный доступ для проведения субмускулярных манипуляций на нижнем веке мы не используем принципиально, так как рассечение круговой мышцы глаза ведет к ослаблению нижнего века со всеми вытекающими последствиями.
Фиксация винтами имплантата к кости имеет выгоды. Во-первых, предотвращает смещение имплантата. Во-вторых, гарантирует плотное прилегание имплантата к костной поверхности. Любая ступень между имплантатом и костью будет ощутима и возможно ее контурирование у худых пациентов. Также, поскольку верхняя челюсть имеет уникальную и неровную топографию поверхности, не плотно прилегающий имплантат оставит промежутки между собой и верхней челюстью. Эти промежутки могут привести к проблемам: пространство между имплантатом и костью эквивалентно дополнительной аугментации, что может в свою очередь вести к гиперувеличению и асимметриям. Промежутки - также потенциальное ложе для формирования сером и гематом.
Обзор литературы показал, что возрастные изменения лицевого скелета происходят наряду с таковыми мягких тканей, поэтому мы являемся сторонниками комплексного подхода в омоложении лица. Возможно изменения с возрастом верхней челюсти и орбит, а именно подглазничных краев и приводит к тому, что при коррекции только мягких тканей средней зоны лица, результаты в этой области не максимальные. Сложно утверждать о этиологии и патогенезе подглазничной V-образной борозды. Что первично: старение лицевого скелета или мягких тканей? Мы не сможем ответить точно на этот вопрос, и все исследования вышеперечисленных авторов демонстрируют приблизительно одновременное (костное и мягкотканое) начало клиники возрастных изменений – после 30 лет. Следовательно, комплексный подход может улучшить результаты. Аугментируя имплантатом подглазничный край и выполняя пластику средней зоны лица и нижних век мы стали получать максимальные результаты, т.е. наряду с устранением возрастных изменений мягких тканей, мы выполнили “омоложение” лицевого скелета.
Литература
- Мамедов Э.В. Эндоскопическая внутриротовая подтяжка средней зоны лица и эндоскопическая внутриротовая нижняя блефаропластика. – Анналы пластической, реконструктивной и эстетической хирургии. – 2006.-№2.-С.20-28.
- Agban GM. Augmentation and corrective malarplasty. Ann. Plast. Surg. 2: 306, 1979
- Bartlet SP et al. Age-related changes of the craniofacial skeleton: an anthropometric and histologic analysis. Plast. Reconstr. Surg. 90: 592, 1992
- Barton FE Jr. The aging face: rhytidectomy and adjunctive procedure. Selected Readings in Plastic Surgery 1991;6(19):1-37
- Behrents RG. An atlas of growth in the aging craniofacial skeleton. Ann Arbor, Mich.: center for human growth and development, 1985
- Branchet MC et al. Skin thickness changes in normal aging skin. Gerontology 1990; 36:28
- Camirand A. et al. Anatomy, pathophysiology and prevention of senile enophthalmia and associated herniated lower eyelid fat pads. Plast. Reconstr. Surg. 100: 1535, 1997
- Cheney ML. Rhytidectomy. In: Fewkes JL, Cheney ML, Pollack SV Illustrated atlas of cutaneous surgery. Philadelphia: J.B. Lippincott, 1992
- Codner MA. Curve analysis of the aging orbital aperture. Plast. Reconstr. Surg. 109: 756, 2002
- Farkas et al. Craniofacial norms in North American Caucasians from birth (one year) to adulthood: Appendix A. In L. G. Farkas (Ed.), Athropometry of the Head and Face, 2nd Ed. New York: Raven Press, 1994
- Flowers R. The tear trough implants for the correction of tear trough deformity. Clin. Plast. Surg. 20: 403, 1993
- Jelks GW and Jelks EB. Preoperative evaluation of the blepharoplasty patient: bypassing the pitfalls. Clin. Plast. Surg. 20: 213, 1993
- Hamra ST. Repositioning the orbicularis oculi muscle in the composite rhitidectomy. Plast. Reconstr. Surg. 90: 14, 1992
- Hamra ST. Arcus marginalis release and orbital fat preservation in midface rejuvenation. Plast. Reconstr. Surg. 96: 354, 1995
- Hamra ST. The zygorbicular dissection in composite rhytidectomy: an ideal midface plane. Plast. Reconstr. Surg. 102: 1646, 1998
- Hamra ST. A study of the long-term effect of malar fat repositioning in face lift surgery: short-term success but long-term failure. Plast. Reconstr. Surg. 110: 940, 2002
- Hester TR. Transorbital lower lid and midface rejuvenation. Op. Tech. Plast. Reconstr. Surg. 5: 163, 1998
- Hester TR. et al. Evolution of technique of the direct transblepharoplasty approach for the correction of lower lid and midfacial aging: maximizing results and minimizing complications in a 5-year experience. Plast. Reconstr. Surg. 105: 393, 2000
- Hinderer UT. Nasal base, maxillary, and infraorbital implants: alloplastic. Clin. Plast. Surg. 18: 87, 1991
- < Kahn DM., Shaw RB. Aging of the Bony Orbit: A Three-Dimensional Computed Tomographic Study. Aesthet Surg J. 28(3):258, 2008
- Mendelson BC. A study of the long-term effect of malar fat repositioning in face lift surgery: short-term success but long-term failure (Duscussion). Plast. Reconstr. Surg. 110: 952, 2002
- Mendelson BC. et al. Age-Related Changes of the Orbit and Midcheek and the Implications for Facial Rejuvenation. Aesth. Plast. Surg. 30:1, 2007
- Owsley JQ. Lifting the malar fat pad for correction of prominent nasolabial folds. Plast. Reconstr. Surg. 91: 463, 1993
- Owsley J.Q., Fiada T.G.S. Update: Lifting the malar fat pad for correction of prominent nasolabial folds. Plast. Reconstr. Surg. 100: 715, 1997
- Pessa J., Garza J. The malar septum: the anatomic basis of malar mounds and malar edema. Aesthetic Surg. J. 17: 11, 1997
- Pessa JE et al. Relative maxillary retrusion as a natural consequence of aging: combining skeletal and soft tissue changes into an integrated model of midfacial aging. Plast. Reconstr. Surg. 102: 205, 1998
- Pessa JE et al. Pyriform augmentation as an ancillary procedure in facial rejuvenation surgery. Plast. Reconstr. Surg. 103: 683, 1999
- Pessa JE. Concertina effect and facial aging: nonlinear aspects of youthfulness and skeletal remodeling, and why, perhaps, infants have jowls. Plast. Reconstr. Surg. 103: 635, 1999
- Pessa JE, Chen Y. Curve analysis of the aging orbital aperture. Plast. Reconstr. Surg. 109: 751, 2002
- Richard MJ. Analysis of the anatomic changes of the aging facial skeleton using computer-assisted tomography. Ophthal Plast Reconstr Surg. 25(5):382, 2009
- Rees TR and LaTrenta GS. The role of the Schirmer’s test and orbital morphology in predicting dry-eye syndrome after blepharoplasty. Plast. Reconstr. Surg. 82: 619, 1988
- Terino EO. Facial contouring with alloplastic implants. Facial Plast. Surg. Clin. North Am. 7: 55, 1999
- Yaremchuk MJ. Infraorbital rim augmentation. Plast. Reconstr. Surg. 107: 1585, 2001
- Yousif N.J., Mendelson B.C. Anatomy of the midface. Clin. Plast. Surg. 22: 227, 1995
- Zadoo VP, Pessa JE. Biological arches and changes to the curvilinear form of the aging maxilla. Plast. Reconstr. Surg. 106: 460, 2000
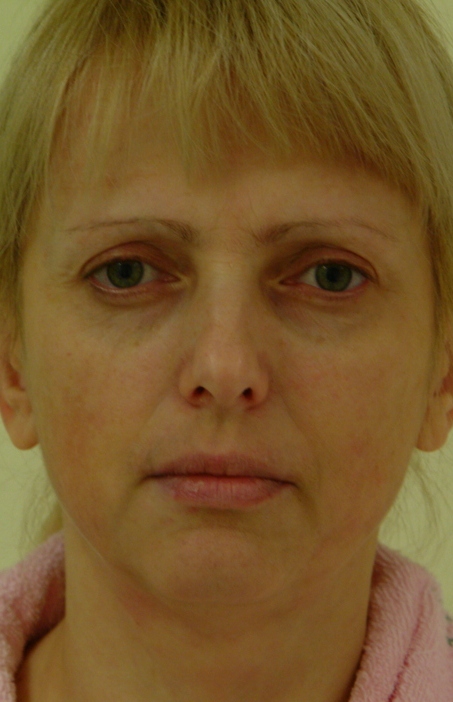
Выполнен трансконъюктивальный доступ для подготовки ложа имплантата. Под эндоскопическим контролем из внутриротового доступа выделен инфраорбитальный сосудисто-нервный пучок. Имплантат, смоченный в горячем физиологическом растворе готов к моделированию. Установка имплантата в подглазничную область из внутриротового доступа. Размещение имплантата в поднадкостничном ложе. Фиксация имплантата микрошурупом из трансконъюктивального доступа. Фиксированный имплантат к кости в области медиального его козырька. Фиксированный имплантат в области латерально-каудального его расширения. Моделированный имплантат фиксирован в области подглазничного края без компрессии подглазничного пучка. Распластывание жировых пакетов нижнего века над имплантатом из внутриротового доступа под эндоскопическим контролем. Фото пациентки 46 лет с птозом хвостиков бровей, избытком кожи в области верхних и нижних век, западением мягких тканей в верхне-медиальных и нижне-медиальных отделах орбиты, выраженной V-образной подглазничной бороздой, птозом тканей лица. Фото той же пациентки до операции в полубоковой проекции. Та же пациентка после выполнения эндоскопической темпоропластики, верхней блефаропластики (резекция кожи) с липофилингом, резекции кожи нижних век, эндоскопической внутриротовой пластики средней зоны лица с аугментацией подглазничного края имплантатом и распластыванием жировых пакетов нижних век над ним из внутриротового доступа, SMAS пластики. Результат через 6 месяцев. Фото пациентки после операции в полубоковой проекции.